Слезная железа

Слёзные железы — экзокринные железы, расположенные в передней части глаз, секретирующие слезу, являются частью слёзного аппарата. Подразделяются на[1]:
- собственно (или главную) слёзную железу — парные (по одному в каждом глазу) миндалевидной формы[2].
- добавочные слёзные железы Вольфринга — в количестве 8 располагаются у внутреннего края хряща конъюнктивы (по 3 у верхнего, 1 у нижнего в каждом глазу).
- добавочные слёзные железы Краузе — в количестве 42-96 располагаются в толще век у сводов конъюнктивы — месте перехода конъюнктивы век на конъюнктиву склер (по 15-40 у верхнего, 6-8 у нижнего в каждом глазу).
Слёзная железа имеется у рептилий, птиц и всех млекопитающих[3].
Физиология и функции
Секретируемая главной слёзной железой слеза попадает по протокам в конъюнктивальные мешки и перемешиваясь с секретами других желёз конъюнктивы и век участвует в образовании избыточной слёзной жидкости. Секреция основной слёзной железой происходит большей частью только рефлекторно при раздражении роговицы, конъюнктивы и слизистой носа, или при психоэмоциональных реакциях (плаче) и доходит до 30 мл/мин. В норме, при постоянном образовании слёзной жидкости она не участвует[1]. Функционирование слёзной железы начинается спустя 2 месяца после рождения[4], отчего до этого возраста практический слезотечение не наблюдается, в старческом возрасте происходит постепенное угасание функции слёзной железы[5].
Кроме основной слёзной железы, в конъюнктиве склеры и век расположены несколько десятков добавочных мелких слёзных желез, которые вырабатывают слезу для постоянного увлажнения глаз слёзной жидкостью в нормальных условиях. Секретируемая добавочными слёзными железами слеза составляет около 10 % её общей секреции, составляющей 0,5-2 мл/сут и обеспечивает базальное увлажнение глаз при нормальных условиях. Этим объясняется, в частности, что при повреждении основной слёзной железы, не происходит пересыхание глаза. Добавочные слёзные железы могут повреждаться при химических ожогах конъюнктивы[1][4].
Слёзные железы человека выполняют ряд наиважнейших функций, которые отвечают за поддержание нормальной и постоянной работы роговицы и конъюнктивы. Слёзные железы вырабатывают слезу — основной водосодержащий компонент слёзной жидкости, выполняющей оптическую, трофическую и защитную функцию внешней передней поверхности глазного яблока. Слёзными железами, секретируются и муцины, составляющие до 50 % слезы[1].
Анатомия и гистология


- Слёзная железа (лат. glandula lacrimalis)
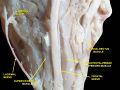
Собственно слёзная железа — сложная альвеолярно-трубчатая экзокринная железа, которая состоит из большого количества долек, разделяемых соединительной тканью, каждая из которых, в свою очередь, содержит много ацинарных долек. Каждая из ацинарных долек состоит только из железистых клеток и производит водянистый серозный секрет. Внутридольковые протоки соединяются, формируя междольковые протоки, которые, в свою очередь, переходят в выводные протоки. Протоки слёзной железы по структуре напоминают разветвлённые трубки. Выводные протоки слёзной железы открываются несколькими отверстиями в латеральном (наружном) углу верхнего свода конъюнктивы[6]. Сами выводные протоки покрыты двуслойным цилиндрическим эпителием. Клетки железы имеют коническую форму, верхушкой ориентированные в просвет протоков[3].
Слёзная железа сухожилием мышцы, поднимающей верхнее веко (лат. musculus levator palpebrae superioris), разделена на две части[7][1]:
- глазничная (орбитальная) — более крупная часть (около 25 × 12 × 5 мм), расположена в верхней наружной (латеральной) части каждой глазницы в слёзной ямке, (лат. fossa glandulae lacrimalis), на нижней поверхности глазничной части лобной кости. Содержит междольчатые протоки, которые объединены с 3-5 главными выводными протоками, соединёнными с протоками пальпебральной части, выделяющими слезу в латеральной части конъюнктивального мешка у верхнего края хряща века.
- вековая (пальпебральная) — меньшая часть (около 11 × 8 × 2 мм), расположена ниже у верхнего свода конъюнктивы ближе к внутренней поверхности верхнего века. Если вывернуть верхнее веко, то можно увидеть пальпебральную часть. Часть протоков вливается в протоки глазничной части железы, 3-9 протоков открываются самостоятельно там же, где и протоки верхней части.
Выделившаяся из протоков слеза вследствие капиллярного эффекта и поверхностного натяжения распределяется по конъюнктивальным мешкам и поверхности слизистой конъюнктивы, а при моргании или закрытых веках и по наружной поверхности роговицы, в составе слёзной жидкости смешиваясь с секретами других желёз, часть накапливается в слёзном озере у внутреннего края глаз. Далее, в нормальном состоянии глаз, не испарившиеся избытки слёзной жидкости увлекая с собой слушившийся эпителий и пылинки удаляются через дренажную систему слёзного аппарата в нижний носовой ход полости носа, где смешиваются с секретами слизистой полости носа. При избыточной продукции слёз железой, рефлекторно в норме или патологии, избыток слёзной жидкости накопившийся в конъюнктивальных мешках, не успевая удаляться через дренажную систему, вытекает через край век наружу (слезотечение)[4].
- Добавочные слёзные железы (лат. glandulae lacrimales accessoriae)
По строению и выделяемому серозному секрету схожи с дольками главной слёзной железы[4]. Форма овальная или округлая, могут иметь несколько долек. Добавочные слёзные железы Вольфринга расположены у верхнего края верхнего хряща и у нижнего края нижнего хряща век. Добавочные слёзные железы Краузе расположены в верхнем и нижнем конъюнктивальном сводах[1].
Иннервация
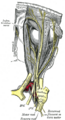
Слёзный нерв, выходящий из глазного нерва (первая ветвь тройничного нерва), обеспечивает чувствительный компонент иннервации слёзной железы. Большой каменистый нерв (ветвь лицевого нерва), выходящий из лицевого нерва, обеспечивает парасимпатическую вегетативную иннервацию слёзной железы. Большой каменистый нерв проходит вдоль ветвей V1 и V2 тройничного нерва.
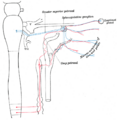
Парасимпатическая иннервация берёт начало в мосте из вызывающего слезотечение ядра лицевого нерва. Из ядра варолиева моста преганглионарные парасимпатические волокна идут через промежуточный нерв (небольшой отросток лицевого нерва) в коленчатый ганглий, но там они не образуют синапсов. Затем из коленчатого ганглия преганглионарные волокна проходят в большой каменистый нерв, который несёт парасимпатические секретомоторные волокна через рваное отверстие, где большой каменистый нерв соединяется с глубоким каменистым нервом (который содержит постганглионарные симпатические волокна главного шейного ганглия), образуя нерв крыловидного канала (видиев нерв), который затем поворачивает через крыловидный канал в крылонёбный ганглий. Здесь происходит контакт волокон с постганглионарными нейронами, и постганглионарные волокна соединяются с волокнами верхнечелюстного нерва. В самой крылонёбной ямке парасимпатические секреторные волокна соединяются со скуловым нервом и затем переходят в слёзную ветвь глазной части тройничного нерва, которая обеспечивает также чувствительную иннервацию слёзной железы.
Симпатические постганглионарные волокна выходят из главного шейного ганглия. Они проходят через внутреннее сонное сплетение и глубокий каменистый нерв, соединяющийся с большим каменистым нервом в крыловидном канале. Вместе большой и глубокий каменистые нервы образуют нерв крыловидного канала, и он достигает крылонёбного ганглия в крылонёбной ямке. В отличие от их парасимпатических аналогов, симпатические волокна не образуют синапсов в крылонебных ганглиях, тела постганглионарных нейронов находятся в симпатическом стволе. Симпатические волокна идут параллельно с парасимпатическими волокнами, иннервирующими слёзную железу.
Кровоснабжение
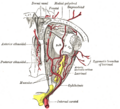
Слёзную железу снабжает кровью слёзная артерия, отходящая от глазной артерии. Отток венозной крови осуществляется через верхнюю глазную вену.
Лимфодренаж
Лимфа из слёзной железы оттекает в поверхностные лимфатические узлы.
-
Глазная артерия правого глаза и её ветви
-
Нервы правой глазницы. Вид сверху
-
Медиальная прямая мышца, слёзная железа и нервы левого глаза. Анатомический препарат
-
Схема симпатической и парасимпатической иннервации соединения основно-небного и верхнего шейного ганглия
Патология
Из-за нарушений работы слёзных желёз могут возникать сухость, зуд и жжение в глазах, которые являются признаками синдрома сухого глаза или кератоконъюктивита Сикка. При этом синдроме слёзные железы производят меньше слёзной жидкости. Это в основном бывает связано с процессом старения или с приёмом определённых лекарств. Для определения суммарной слёзопродукции можно использовать пробу Ширмера (тест Ширмера-I), основной слёзопродукции — тест Джонес (тест Ширмера-II, также могут использоваться: проба с тестовой нитью, лактоферриновый тест, проба с разведением флуоресцеина натрия, оценка высоты слёзного мениска). Многие лекарства или заболевания, вызывающие синдром сухого глаза, могут также вызывать недостаточное слюноотделение и сухость во рту. Лечение варьирует в зависимости от этиологии и включает в себя исключение раздражающих факторов, стимулирование слёзоотделения, увеличение количества слёз, очищение век и лечение воспаления глаз[8].
Кроме того, бывают и другие патологии слёзной железы[4]:
- аномалии развития — отсутствие или недоразвитие главной слёзной железы
- травмы слёзной железы
- опухоли слёзной железы
- дакриоаденит — воспаление слёзной железы при бактериальных и вирусных инфекциях, при аутоиммунных заболеваниях затрагивающих ещё и слюнные железы, как болезни Шегрена, Шаумана, Микулича
- дакриопс — киста слёзных желёз, как главной, так и добавочных (у последних связана с трахомой)
- смещение слёзной железы (врождённое или приобретённое)
См. также
Примечания
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 Бржеский В. В., Сомов Е. Е. Роговично-конъюнктивальный ксероз (диагностика, клиника, лечение) / 2-е изд., перераб. и доп. // С-Пб.: Левша. Санкт-Петербург. — 2003. — 120 с. ISBN 5-93356-027-8. (С. 5-12).
- ↑ Clinically Oriented Anatomy, , Dalley & Agur.
- ↑ 3,0 3,1 Догель А. С. Слезные железы // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- ↑ 4,0 4,1 4,2 4,3 4,4 Аветисов С. Э., Егоров Е. А., Мошетова Л. К., Нероев В. В., Тахчиди Х. П. Офтальмология: национальное руководство // М.: ГЭОТАР-Медиа. — 2008. — 944 с., ил. ISBN 978-5-9704-0707-3. (С. 72-83, 362-399).
- ↑ Тарханов И. Р. Слезы // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- ↑ "eye, human."Encyclopædia Britannica. 2010. Encyclopædia Britannica 2010 Ultimate Reference Suite DVD 2010
- ↑ Сапин М. Р., Бочаров В. Я., Никитюк Д. Б., Сатюкова Г. С., Селин Ю. М., Спирин Б. А. Анатомия человека / В 2 т. Т. 2, 5-е изд. перераб. и доп. // М.: Медицина. — 2001. — 640 с., ил. ISBN 5-225-04586-3. (С. 583-589).
- ↑ Illustrated Anatomy of the Head and Neck, Fehrenbach and Herring, Elsevier, 2012, page 153.
Литература
- Болезни слёзных органов: Монография / Черкунов Б. Ф. — Самара: ГП «Перспектива», 2001. — 296 с. — ISBN 5-900031-43-8.
- Слезные железы // Малый энциклопедический словарь Брокгауза и Ефрона : в 4 т. — СПб., 1907—1909.
- Слёзные железы // Большая советская энциклопедия : [в 30 т.] / гл. ред. А. М. Прохоров. — 3-е изд. — М. : Советская энциклопедия, 1969—1978.
- Белоглазов В. Г. Слезные органы // Большая медицинская энциклопедия, 3-е изд. — М.: Советская энциклопедия. — Т. 23.
- Волоконенко А. И. Конъюнктива // Большая медицинская энциклопедия, 3-е изд. — М.: Советская энциклопедия. — Т. 11.