Венерическая лимфогранулёма
| Венерическая лимфогранулёма | |
|---|---|
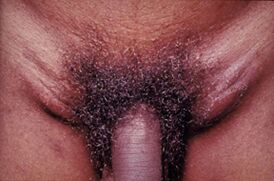 Типичное для болезни увеличение паховых лимфатических узлов Типичное для болезни увеличение паховых лимфатических узлов | |
| МКБ-10 | A55 |
| МКБ-9 | 099.1 |
| DiseasesDB | 29101 |
| MedlinePlus | 000634 |
| eMedicine | emerg/304 med/1356 derm/617 |
| MeSH | D008219 |
Венери́ческая лимфогранулёма (четвёртая венерическая болезнь, лимфогранулематоз паховый, болезнь Дюра́на-Николя́-Фа́вра) — хроническое заболевание, передающееся половым путём. Возбудителем являются инвазивные серовары L1, L2 и L3 Chlamydia trachomatis. Характеризуется специфическим поражением паховых, бедренных, подвздошных и глубоких тазовых лимфатических узлов.
Заболевание имеет небольшие эпидемические очаги в тропических и субтропических странах Африки, Азии и Южной Америки. По данным ВОЗ, оно составляет от 2 до 6 % случаев заболеваний, передающихся половым путём. В США ежегодно регистрируют от 500 до 1000 случаев болезни. Заболеваемость в США существенно повышалась с 1966 по 1972 год в результате распространения болезни лицами, возвращавшимися с вьетнамской войны. Интенсификация коммуникационных связей увеличивает риск возникновения и распространения болезни в различных регионах мира. Частота случаев инфицирования значительно меньше этого показателя для гонореи и сифилиса. Вместе с тем C. trachomatis является наиболее распространенной инфекционной причиной слепоты и наиболее распространенной бактерией, передающейся половым путем. При хламидийной лимфогранулёме существует большой риск заражения ВИЧ.
Эпидемиологические особенности
Резервуаром инфекции являются больные с клиническими проявлениями, а также лица с бессимптомным течением заболевания. У мужчин признаки заболевания обнаруживают несколько раньше, чем у женщин, обращающихся к врачу на более поздних стадиях болезни. Обычно передается половым путем, но известны случаи передачи при неполовых контактах, через предметы быта, в результате случайного заражения в лабораторных условиях или при хирургических манипуляциях.
Факторы риска заражения включают:
- посещение эндемичных районов;
- незащищённый секс;
- проведение анального полового акта;
- смена нескольких половых партнеров.
Диагностика
В крови в разгар болезни отмечается лейкоцитоз, повышение СОЭ. В сыворотке крови повышается содержание иммуноглобулинов, особенно IgA и IgG, часто встречаются аутоиммунные факторы (криоглобулины, ревматоидный фактор). Для подтверждения используют:
- метод бактериологического культурального исследования: используют линии клеток Мак-Коя и HeLa-229. Наличие типичных цитоплазматических включений определяют окраской по методу Романовского-Гымза, йодом или реакцией флюоресценции моноклональных антител;
- реакция связывания комплемента (РЗК) — высокочувствительная, но не строго специфическая реакция для этого заболевания. Становится положительной на 3-4-й неделе после заражения при титре сыворотки 1:64 и более;
- определение антигена в иммуноферментном анализе (ИФА) — выявляет наличие хламидийного антигена в патологическом материале. Чувствительность метода составляет 67-95 %, специфичность достигает 92-97 %;
- микроиммунофлюоресцентный тест (микро-ИФА) с антигеном — более чувствителен, чем РЗК. Диагностическая ценность выявления антител сопоставима с результатами выявления хламидий методом посева материала на культуры клеток. Весьма высокая чувствительность микро-ИФА-теста, выявляются титры 1:512 и более;
- прямую реакцию иммунофлюоресценции (РИФ) — патологический материал наносят в виде мазка на предметное стекло, фиксируют и окрашивают моноклональными антителами, которые помечены флюоресцином. В люминесцентном микроскопе определяют флюоресцирующие тельца. Чувствительность метода достигает 85-90 %;
- кожно-аллергическую пробу Фрея: 0,1 мл антигена вводят подкожно в среднюю треть предплечья. Положительным результатом считается появление на месте введения папулы или везикулы размером 6-15 мм через 48-72 часов после инокуляции антигена.
Примечания
Литература
- Лимфогранулёма венерическая / С. С. Кряжева // Лас-Тунас — Ломонос. — М. : Большая российская энциклопедия, 2010. — С. 487. — (Большая российская энциклопедия : [в 35 т.] / гл. ред. Ю. С. Осипов ; 2004—2017, т. 17). — ISBN 978-5-85270-350-7.
- Лимфогранулематоз паховый / И. Я. Шахтмейстер // Куна — Ломами. — М. : Советская энциклопедия, 1973. — (Большая советская энциклопедия : [в 30 т.] / гл. ред. А. М. Прохоров ; 1969—1978, т. 14).
- Степаненко В. І., Чоботарь А. І., Бондарь С. О. Дерматологія і венерологія: підручник — К.:ВСВ «Медицина», 2015. — 336 с. ISBN 978-617-505-384-3 (укр.)
- Дерматовенерология. Национальное руководство. Краткое издание / под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова. — М. : ГЭОТАР-Медиа, 2013. — 896 с. / С. 316—319 ISBN 978-5-9704-2710-1
- Руководство по инфекционным болезням / Под ред. В. М. Семенова. — М.: МИА, 2008. — 745 с. / С. 310—314
- Jose A Plaza, Victor G Prieto Dermatologic Manifestations of Lymphogranuloma Venereum Updated: May 10, 2018 Medscape. Drugs & Diseases. Dermatology (Chief Editor: Dirk M Elston) (англ.)
- Jesse Tran, Kevin M Boehm Lymphogranuloma Venereum (LGV) in Emergency Medicine Updated: May 23, 2017 Medscape. Drugs & Diseases. Emergency Medicine (Chief Editor: Jeter (Jay) Pritchard Taylor) (англ.)